مروری کلی
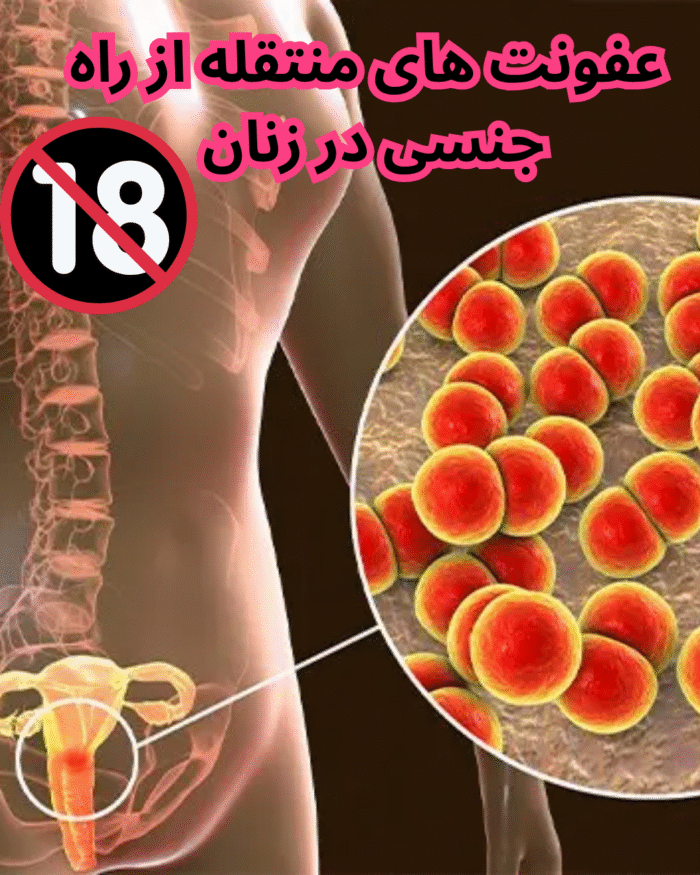
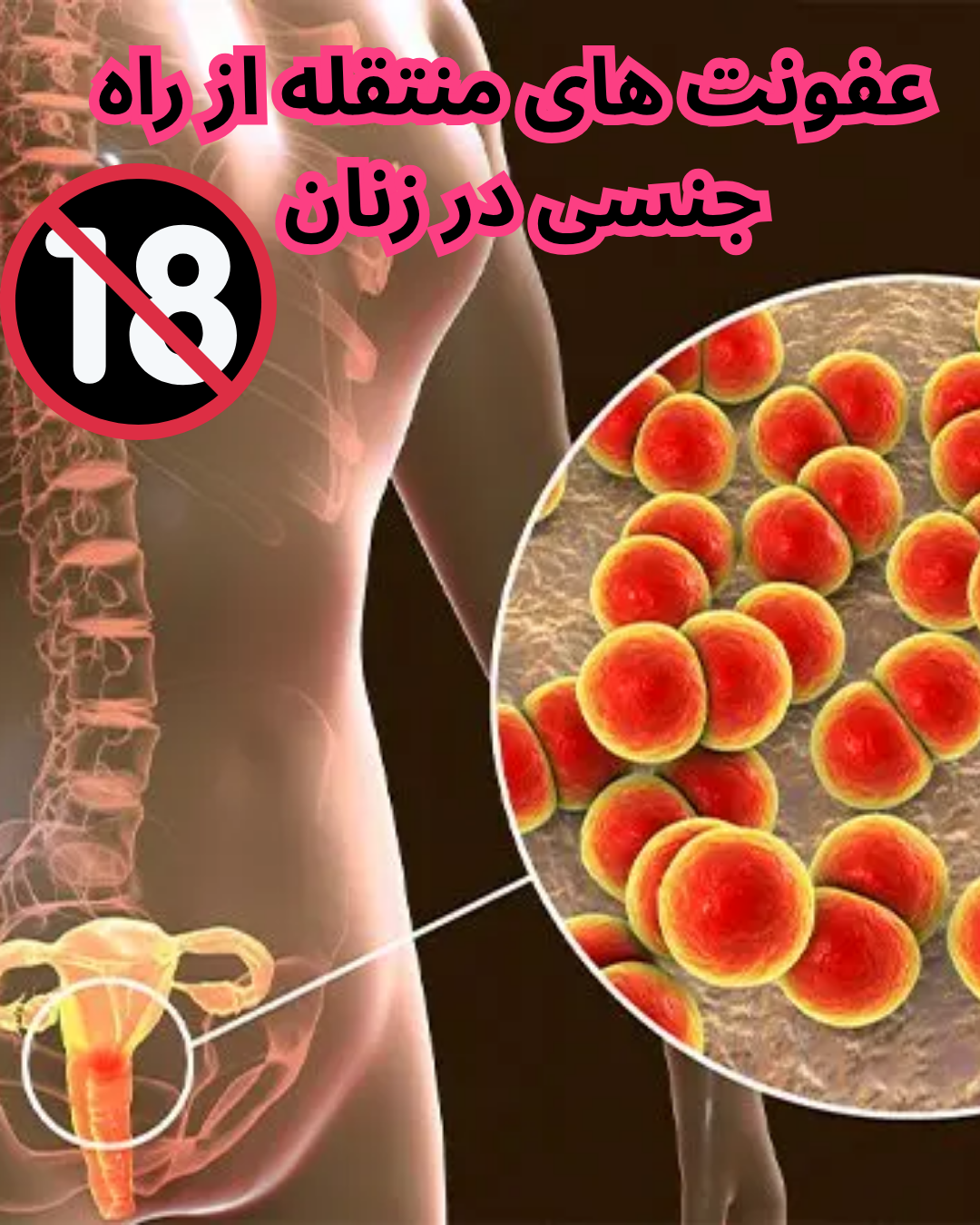
عفونتهای آمیزشی (STIs یا STDs) به بیماریهایی گفته میشود که عمدتاً از طریق تماس جنسی واژینال، مقعدی یا دهانی منتقل میشوند. زنان به دلایل آناتومیک، فیزیولوژیک و اجتماعی-فرهنگی، نسبت به مردان آسیبپذیری بیشتری در برابر این عفونتها دارند. بسیاری از این بیماریها در مراحل اولیه بیعلامت هستند، اما میتوانند در صورت عدم درمان منجر به عوارض جدی از جمله ناباروری، بیماری التهابی لگن (PID)، حاملگی خارج رحمی، افزایش خطر ابتلا به HIV، زایمان زودرس و انتقال عفونت به جنین شوند.
شایعترین عفونتهای آمیزشی در زنان
1. کلامیدیا (Chlamydia trachomatis)
نوع عامل: باکتری
ویژگیها: یکی از شایعترین عفونتهای آمیزشی در زنان، اغلب بدون علامت
عوارض: بیماری التهابی لگن، ناباروری، حاملگی خارجرحمی، انتقال به نوزاد (عفونت چشمی و ریوی)
2. سوزاک (Neisseria gonorrhoeae)
نوع عامل: باکتری
ویژگیها: میتواند دستگاه تناسلی، گلو و رکتوم را درگیر کند؛ اغلب با کلامیدیا همزمان وجود دارد
عوارض: PID، ناباروری، التهاب مفاصل، انتقال به نوزاد (کوری نوزادی)
3. تبخال تناسلی (HSV-1 و HSV-2)
نوع عامل: ویروس هرپس سیمپلکس
ویژگیها: ضایعات دردناک تناسلی، عفونت مادامالعمر با دورههای عود
عوارض: انتقال در بارداری و زایمان به نوزاد، افزایش خطر HIV
4. ویروس پاپیلومای انسانی (HPV)
نوع عامل: ویروس
ویژگیها: برخی تیپها باعث زگیل تناسلی میشوند، برخی دیگر سرطانزا هستند
عوارض: سرطان دهانه رحم، سرطان مقعد، واژن و حلق
5. سیفلیس (Treponema pallidum)
نوع عامل: باکتری
ویژگیها: مراحل مختلف (اولیه، ثانویه، نهفته، سوم) با علائم گوناگون
عوارض: آسیب عصبی، قلبی، انتقال مادر به جنین (سیفلیس مادرزادی)
6. تریکومونیازیس (Trichomonas vaginalis)
نوع عامل: انگل تکیاختهای
ویژگیها: ترشحات زرد مایل به سبز، کفآلود و بدبو
عوارض: التهاب مزمن واژن، افزایش خطر HIV، زایمان زودرس
7. ویروس نقص ایمنی انسانی (HIV)
نوع عامل: ویروس رتروویروس
ویژگیها: تضعیف سیستم ایمنی، قابل انتقال از مادر به جنین
عوارض: پیشرفت به سمت ایدز (AIDS)، عفونتهای فرصتطلب و سرطانها
8. هپاتیت B (HBV) و هپاتیت C (HCV)
نوع عامل: ویروس
ویژگیها: انتقال از طریق خون و مایعات بدن، امکان انتقال جنسی
عوارض: سیروز کبدی، سرطان کبد، انتقال مادرزادی
9. شپش عانه (Pthirus pubis)
نوع عامل: انگل خارجی (ectoparasite)
ویژگیها: خارش شدید ناحیه تناسلی
عوارض: تحریک پوستی، عفونتهای ثانویه
10. مولوسکوم کونتاژیوزوم (Molluscum contagiosum)
نوع عامل: ویروس پوکسیویروس
ویژگیها: ضایعات پوستی صدفیشکل و گنبدی در ناحیه تناسلی
عوارض: مزاحمت ظاهری، انتقال گسترده در ناحیه تناسلی
11. گرانولوم اینگویناله (Donovanosis)
نوع عامل: Klebsiella granulomatis
ویژگیها: زخمهای دردناک و پیشرونده در ناحیه تناسلی
عوارض: تخریب شدید بافتی، جای زخم دائمی
12. شانکروئید (Chancroid)
نوع عامل: Haemophilus ducreyi
ویژگیها: زخم دردناک باز با لبههای نامنظم در ناحیه تناسلی
عوارض: عفونت لنفاوی، انتقال HIV
علائم بالینی رایج در زنان
عفونتهای آمیزشی ممکن است بدون علامت باشند، اما در صورت بروز، علائم زیر از شایعترینها هستند:
علائم تناسلی:
• ترشحات واژینال غیرطبیعی (افزایش حجم، تغییر رنگ یا بو)
• بوی نامطبوع در ناحیه تناسلی
• خارش یا سوزش واژینال
• التهاب یا قرمزی در ناحیه فرج یا دهانه واژن
• زخم، تاول، یا ضایعه در ناحیه تناسلی یا اطراف آن
• درد هنگام نزدیکی (دیسپارونیا)
• خونریزی بین قاعدگی یا پس از رابطه
علائم ادراری:
• درد یا سوزش هنگام ادرار
• تکرر ادرار
• احساس فوریت در ادرار بدون وجود عفونت واضح
علائم عمومی:
• درد در ناحیه پایین شکم یا لگن
• تب (در موارد شدید مانند PID یا سیفلیس ثانویه)
• تورم غدد لنفاوی کشاله ران
• خستگی عمومی یا درد عضلانی (در عفونتهای ویروسی سیستمیک مانند HIV)
عوارض در صورت عدم درمان
• ناباروری (در اثر انسداد لولههای فالوپ)
• حاملگی خارج رحمی
• بیماری التهابی لگن (PID)
• زایمان زودرس و وزن کم نوزاد
• انتقال بیماری به جنین (سیفلیس، HIV، HBV)
• سرطان دهانه رحم یا سایر سرطانهای ناحیه تناسلی
• آسیبهای عصبی و قلبی (در سیفلیس پیشرفته)
• اختلالات روانی ناشی از استیگما و تأثیر بر کیفیت زندگی جنسی و زناشویی
پیشگیری
• استفاده صحیح و منظم از کاندوم در تمامی روابط جنسی
• واکسیناسیون علیه HPV و هپاتیت B
• انجام تستهای غربالگری منظم بهویژه در زنان زیر ۲۵ سال یا دارای شریک جنسی جدید
• خودداری از شرکای جنسی متعدد یا نامطمئن
• پرهیز از روابط جنسی پرخطر (رابطه دهانی یا مقعدی بدون محافظت)
• اجتناب از استفاده مشترک از وسایل شخصی مانند تیغ یا حوله
• مراجعه به پزشک در صورت مشاهده هرگونه علامت غیرعادی
تشخیص و درمان
روشهای تشخیص شامل نمونهگیری از ترشحات واژینال، دهانه رحم، مجرای ادراری، خون و در برخی موارد بیوپسی ضایعه است. درمان بر اساس نوع عامل بیماریزا به شرح زیر انجام میشود:
• آنتیبیوتیکها: برای کلامیدیا، سوزاک، سیفلیس، تریکومونیازیس، شانکروئید
• داروهای ضدویروسی: برای HSV، HIV، HBV
• درمان موضعی یا جراحی: برای HPV و مولوسکوم
• درمان همزمان شریک جنسی: جهت جلوگیری از بازگشت بیماری
• آموزش و پیگیری مداوم: برای جلوگیری از عود یا انتقال به دیگران
۱. راههای جنسی انتقال
راههای جنسی، شایعترین مسیر انتقال STIs هستند و شامل تماس مستقیم یا غیرمستقیم با ناحیه تناسلی، ترشحات بدن، یا پوست آلوده در حین رابطه جنسی هستند.
الف) رابطه واژینال (Penile-Vaginal Intercourse)
رایجترین مسیر انتقال کلامیدیا، سوزاک، تریکومونیازیس، HPV، HSV، HIV، سیفلیس، هپاتیت B و C
مخاط واژن نسبت به آسیب بسیار حساس است و حتی آسیبهای میکروسکوپی باعث تسهیل انتقال ویروسها و باکتریها میشود
زنانی که دخول بدون کاندوم را تجربه میکنند، در معرض خطر بالای عفونتهای دستگاه تناسلی فوقانی هستند
ب) رابطه مقعدی (Anal Intercourse)
انتقال HIV، سوزاک، کلامیدیا، HSV، HPV، سیفلیس
مقعد فاقد روانکننده طبیعی است و مستعد پارگی، سایش و خونریزی است که احتمال ورود میکروارگانیسمها را افزایش میدهد
مخاط رکتوم بسیار نازکتر از واژن است و این باعث خطر بالای عفونت و انتقال خون از فرد آلوده میشود
پ) رابطه دهانی (Oral Sex)
انتقال ویروسها و باکتریها به گلو یا دهان: HPV، HSV، سوزاک، سیفلیس، HIV، هپاتیت B
ممکن است در دهان زخم یا ترکهای غیرمشهود وجود داشته باشد که ورود پاتوژنها را آسانتر میکند
تماس ترشحات تناسلی مرد یا زن با بافت دهان، در نبود محافظ (مانند کاندوم یا دنتال دم) باعث آلودگی میشود
ت) تماس پوست با پوست ناحیه تناسلی (بدون دخول)
انتقال HPV (زگیل تناسلی)، HSV (تبخال)، مولوسکوم
حتی بدون دخول و فقط با تماس خارجی بین نواحی تناسلی، انتقال ممکن است
زخمها یا ضایعات پوستی کوچک میتوانند درگاه ورود عوامل بیماریزا باشند
ث) استفاده مشترک از وسایل جنسی (Sex Toys)
اگر وسایل جنسی آلوده به ترشحات واژینال، مایع منی یا خون باشند، میتوانند عفونت منتقل کنند: کلامیدیا، سوزاک، HIV، HSV، HPV
خطر بسیار بالا در صورت استفاده از یک ابزار بین دو نفر بدون شستشو یا پوشاندن با کاندوم جدید
ج) رابطه زن با زن (Female-to-Female Sexual Contact)
انتقال HSV، HPV، تریکومونیازیس، HIV ممکن است از طریق:
• تماس مستقیم واژن با واژن
• تماس انگشت یا دهان با واژن آلوده
• استفاده از وسایل جنسی مشترک
بسیاری تصور میکنند زنان همجنسگرا در معرض STIs نیستند، اما این تصور کاملاً نادرست است
۲. راههای غیرجنسی انتقال
برخی STIs میتوانند از طریق مسیرهای غیرجنسی و در برخی موارد حتی در غیاب رابطه جنسی، منتقل شوند. این موارد اهمیت زیادی در پیشگیری، کنترل عفونت، و آموزش به گروههای خاص مانند مادران باردار دارد.
الف) انتقال عمودی (از مادر به جنین یا نوزاد)
▪️ در دوران بارداری:
HIV: از طریق جفت و خون مادر
سیفلیس: عبور مستقیم از جفت (اغلب در نیمه دوم بارداری)
HBV و HCV: کمتر از طریق جفت، اما ممکن است در برخی موارد منتقل شوند
HSV (کمتر شایع): انتقال از طریق خون بند ناف ممکن است
▪️ در حین زایمان طبیعی:
HSV: از طریق تماس با ضایعه فعال در کانال زایمان → عفونت مغزی نوزاد
کلامیدیا، سوزاک: از ترشحات واژینال به چشم نوزاد → خطر کوری
HIV و HBV: با تماس با خون و مایعات بدن
سیفلیس: اگر درمان نشده باشد، احتمال سقط، زایمان زودرس، مرگ جنین یا نوزاد
▪️ در حین شیردهی:
HIV: از طریق شیر مادر (در صورت درماننشدن یا بار ویروسی بالا)
HBV: انتقال از طریق شیر مادر بسیار نادر است، اما توصیه به ایمنسازی نوزاد میشود
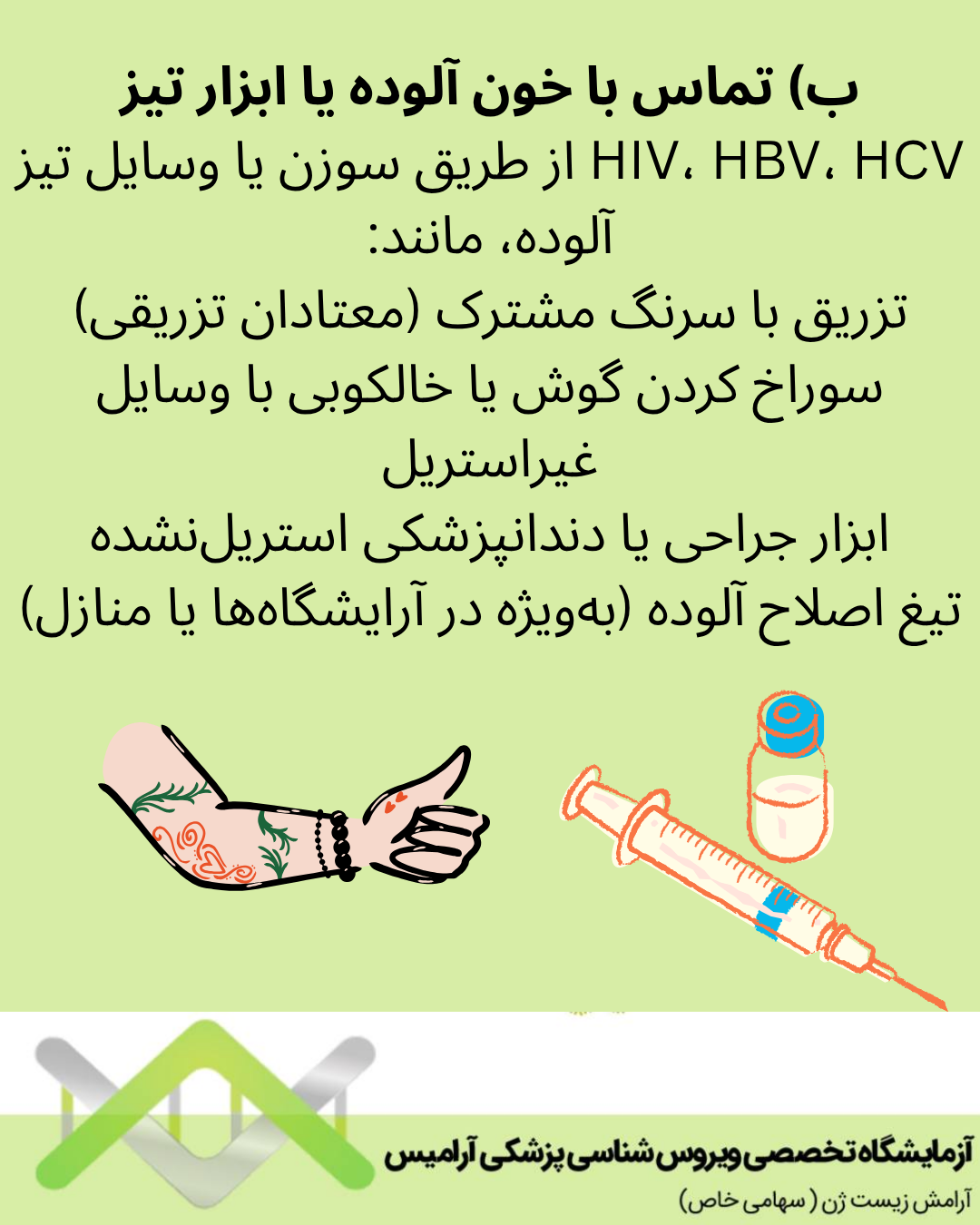
ب) تماس با خون آلوده یا ابزار تیز
HIV، HBV، HCV از طریق سوزن یا وسایل تیز آلوده، مانند:
• تزریق با سرنگ مشترک (معتادان تزریقی)
• سوراخ کردن گوش یا خالکوبی با وسایل غیراستریل
• ابزار جراحی یا دندانپزشکی استریلنشده
• تیغ اصلاح آلوده (بهویژه در آرایشگاهها یا منازل)
پ) تماس پوستی-خونی غیرجنسی با زخم یا ترشح
لمس زخم فعال، ضایعات تبخال یا زگیل بدون محافظت (مانند دستکش) ممکن است منجر به انتقال شود
بهویژه در افراد دارای بریدگی یا خراش روی پوست
ت) استفاده از وسایل شخصی آلوده
مولوسکوم، شپش عانه، HSV، HPV: احتمال انتقال از طریق:
• حوله، لباس زیر، ملافه
• تیغ اصلاح
• اسفنج حمام
هرچند کمتر رایج، اما در محیطهای جمعی (استخر، باشگاه، خوابگاه) قابلوقوع است
ث) انتقال از طریق پیوند عضو یا بافت
در موارد نادر، انتقال HIV، HBV، HCV از طریق پیوند کلیه، کبد، خون یا بافت ممکن است
امروزه به دلیل غربالگری دقیق خون و اندام، این مسیر بسیار نادر شده