مرور کلی
ویروس انسانی لنفوتروپیک تی نوع ۱ (HTLV-1) یک رتروویروس است که شباهتهایی با HIV دارد و موجب عفونتی مزمن و مادامالعمر در انسان میشود. انتقال این ویروس از طریق شیردهی، تماس جنسی، استفادهی مشترک از سرنگ و انتقال خون غیربهداشتی صورت میگیرد. این ویروس میتواند باعث بروز طیفی از تظاهرات بالینی شود از جمله ضعف عملکرد سیستم ایمنی (ایمونوساپرسی)، التهاب چشم (یووئیت)، التهاب پوست (درماتیت) و التهاب ریه (پنومونیت). HTLV-1 ممکن است در برخی افراد منجر به بروز سرطان (لوسمی سلول T بالغ) و عوارض نورولوژیکی مختلفی از جمله میلوپاتی (میلوپاتی مرتبط با HTLV-1) و پاراپارزی اسپاستیک شود.
انتقال
ویروس HTLV-1 عمدتاً از طریق شیردهی، تماس جنسی، استفادهی مشترک از سرنگ و انتقال خون غیربهداشتی منتقل میشود. انتقال مادر به کودک اغلب از طریق شیر مادر انجام میشود و نرخ آن حدود ۲۰ تا ۳۰ درصد است؛ هرچه مدت زمان شیردهی کوتاهتر باشد، میزان انتقال کاهش مییابد.
زنان بیشتر از مردان به HTLV مبتلا میشوند، اگرچه علت این تفاوت بهطور کامل مشخص نیست. این موضوع میتواند به دلیل کارایی بیشتر انتقال از مرد به زن باشد، اما احتمال وجود عوامل زیستی دیگر نیز مطرح است. HTLV-1 در ترشحات دهانه رحم و مایع منی شناسایی شده است و احتمالاً شمار بیشتر لنفوسیتها در مایع منی، انتقال را تسهیل میکند.
انتقال خون حاوی سلول از فرد مبتلا به HTLV-1، خطر بالایی برای انتقال ویروس دارد؛ این موضوع در مورد پیوند اعضای جامد نیز صادق است. اما انتقال پلاسما بدون سلول، خطر کم یا هیچ خطری برای انتقال ندارد. همچنین، استفادهی مشترک از سوزن در مصرف مواد مخدر تزریقی یکی از مسیرهای مهم انتقال این ویروس محسوب میشود.
بهطور کلی، استفادهی مشترک از سوزن یکی از راههای شایع انتقال HTLV است، بهویژه در میان مصرفکنندگان مواد مخدر تزریقی. برای کاهش خطر انتقال، اجتناب از استفادهی مشترک از سوزن و رعایت اصول ایمن در تزریقات بسیار حائز اهمیت است.
تشخیص
تشخیص HTLV-1 میتواند چالشبرانگیز باشد زیرا مدت زمان قابلتوجهی بین ابتلا به ویروس و ظاهر شدن آنتیبادیهای قابل شناسایی وجود دارد. تشخیص عفونت HTLV معمولاً با بررسی آنتیبادیهای HTLV در نمونه خون و با استفاده از روش الایزا (ELISA) صورت میگیرد. هیچ آزمایش واحدی نمیتواند تشخیص قطعی HTLV را فراهم کند و معمولاً به ترکیبی از تستها نیاز است. تست دوم ممکن است آنتیبادیها را نسبت به پروتئینهای مختلف HTLV (مثلاً وسترن بلات یا لاین ایمیونواسی) یا DNA پروویروسی ادغامشده در ژنوم سلول میزبان (با استفاده از روش PCR) شناسایی کند. این رویکرد ترکیبی برای تأیید تشخیص ضروری است.
تکنیک NAT برای شناسایی یا اندازهگیری DNA پروویروسی HTLV-1 ادغامشده در ژنوم سلول میزبان به کار میرود. ویروس آزاد در پلاسما به ندرت در افراد مبتلا یافت میشود، بنابراین شناسایی RNA ویروس برای اهداف تشخیصی کاربردی ندارد.
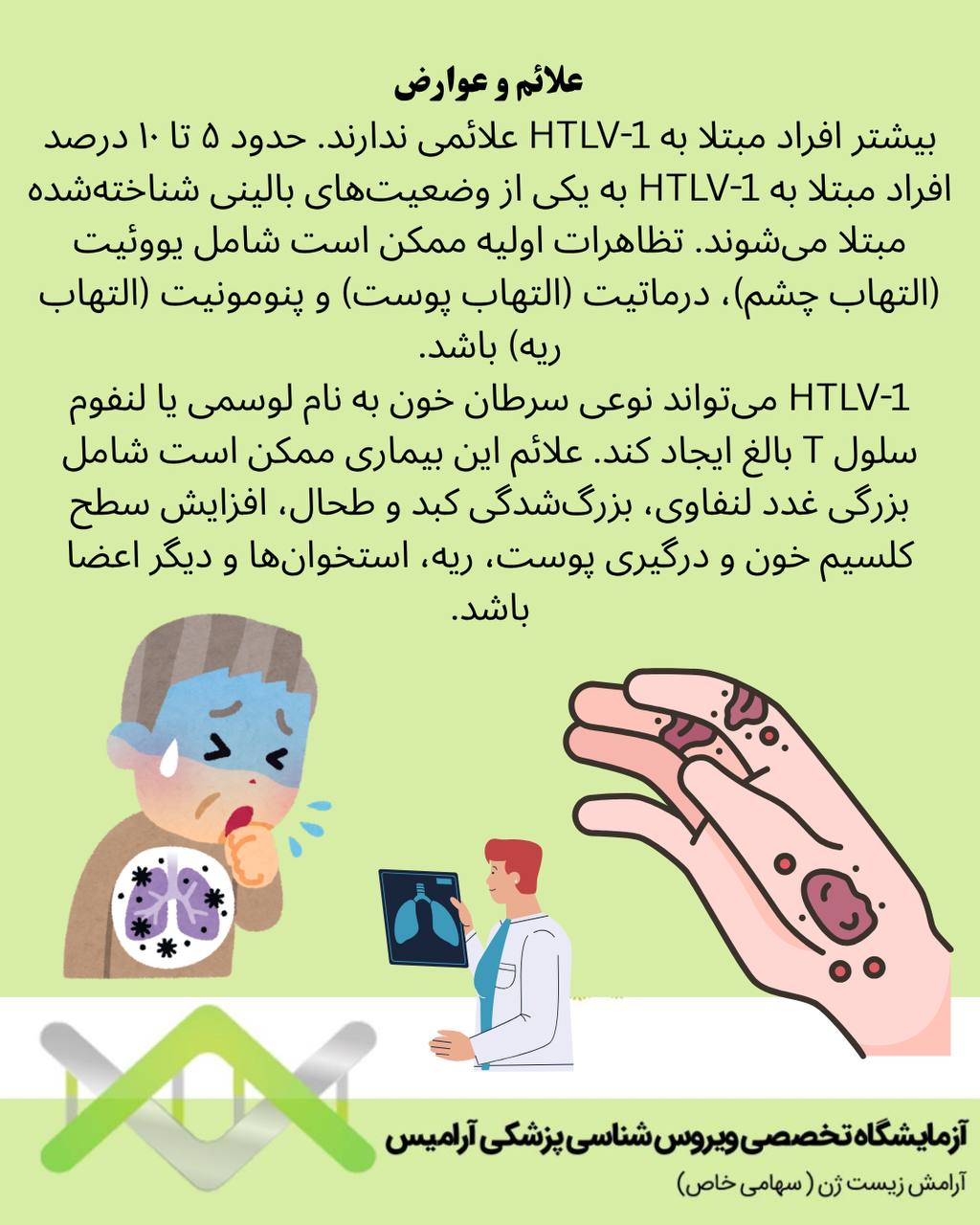
علائم و عوارض
بیشتر افراد مبتلا به HTLV-1 علائمی ندارند. حدود ۵ تا ۱۰ درصد افراد مبتلا به HTLV-1 به یکی از وضعیتهای بالینی شناختهشده مبتلا میشوند. تظاهرات اولیه ممکن است شامل یووئیت (التهاب چشم)، درماتیت (التهاب پوست) و پنومونیت (التهاب ریه) باشد.
HTLV-1 میتواند نوعی سرطان خون به نام لوسمی یا لنفوم سلول T بالغ ایجاد کند. علائم این بیماری ممکن است شامل بزرگی غدد لنفاوی، بزرگشدگی کبد و طحال، افزایش سطح کلسیم خون و درگیری پوست، ریه، استخوانها و دیگر اعضا باشد.
HTLV-1 همچنین میتواند باعث نوعی بیماری پیشروندهی سیستم عصبی به نام میلوپاتی مرتبط با HTLV-1 (HAM) یا پاراپارزی اسپاستیک مناطق گرمسیری (TSP) شود. این بیماری مزمن و التهابی سیستم عصبی مرکزی است و با ضعف اسپاستیک پیشروندهی اندام تحتانی، درد پایین کمر و اختلال عملکرد روده و مثانه همراه است. یافتههای بالینی ممکن است شامل ضعف عضلانی، افزایش رفلکسها (هیپرفلکسی)، کلونوس در اندام تحتانی، پاسخ کفپایی اکستانسور و راه رفتن اسپاستیک باشد. خطر ابتلا به ATL در طول عمر برای افراد مبتلا به HTLV-1 حدود ۵ درصد و برای HAM یا TSP حدود ۲ درصد برآورد میشود.
پیشگیری
استراتژیها و مداخلات بهداشت عمومی برای جلوگیری از انتقال HTLV-1 شامل موارد زیر است:
• تغذیه با شیر خشک به جای شیر مادر برای جلوگیری از انتقال مادر به کودک در زنان مبتلا به HTLV؛
• استفاده از روش انجماد و ذوب شیر مادر و همچنین کاهش تعداد لکوسیتها (leukoreduction) در برخی شرایط؛
• استفاده از کاندوم برای کاهش خطر انتقال جنسی؛
• برنامههای تبادل سوزن؛
• غربالگری خونهای اهدایی برای HTLV.
• افزایش آگاهی عمومی برای حمایت از این مداخلات و اطمینان از دسترسی به امکانات تشخیصی در مناطق با شیوع بالا برای شناسایی و تشخیص افراد مبتلا به HTLV بسیار مهم است.
در حال حاضر هیچ واکسنی برای HTLV-1 وجود ندارد، اگرچه توسعهی واکسن امکانپذیر تلقی میشود. با این حال، تاکنون هیچ واکسن HTLV-1 وارد مرحلهی کارآزمایی بالینی با هدف ارزیابی اثربخشی نشده است.
درمان
در حال حاضر درمانی برای عفونت HTLV-1 وجود ندارد. درمان عمدتاً بر مدیریت وضعیتهای مرتبط تمرکز دارد و شامل کورتیکواستروئیدها، داروهای تعدیلکنندهی سیستم ایمنی و شیمیدرمانی میشود.