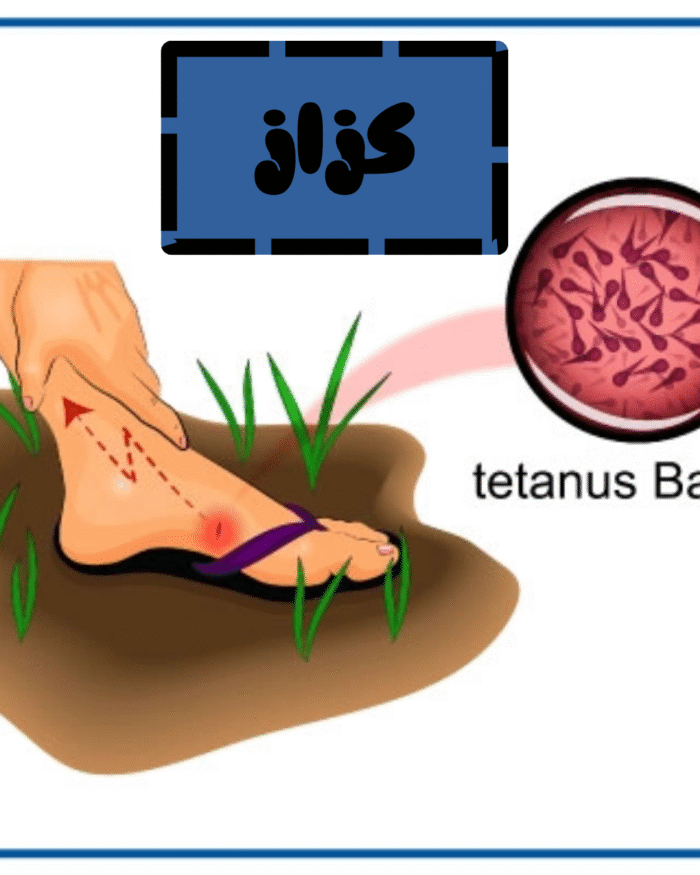
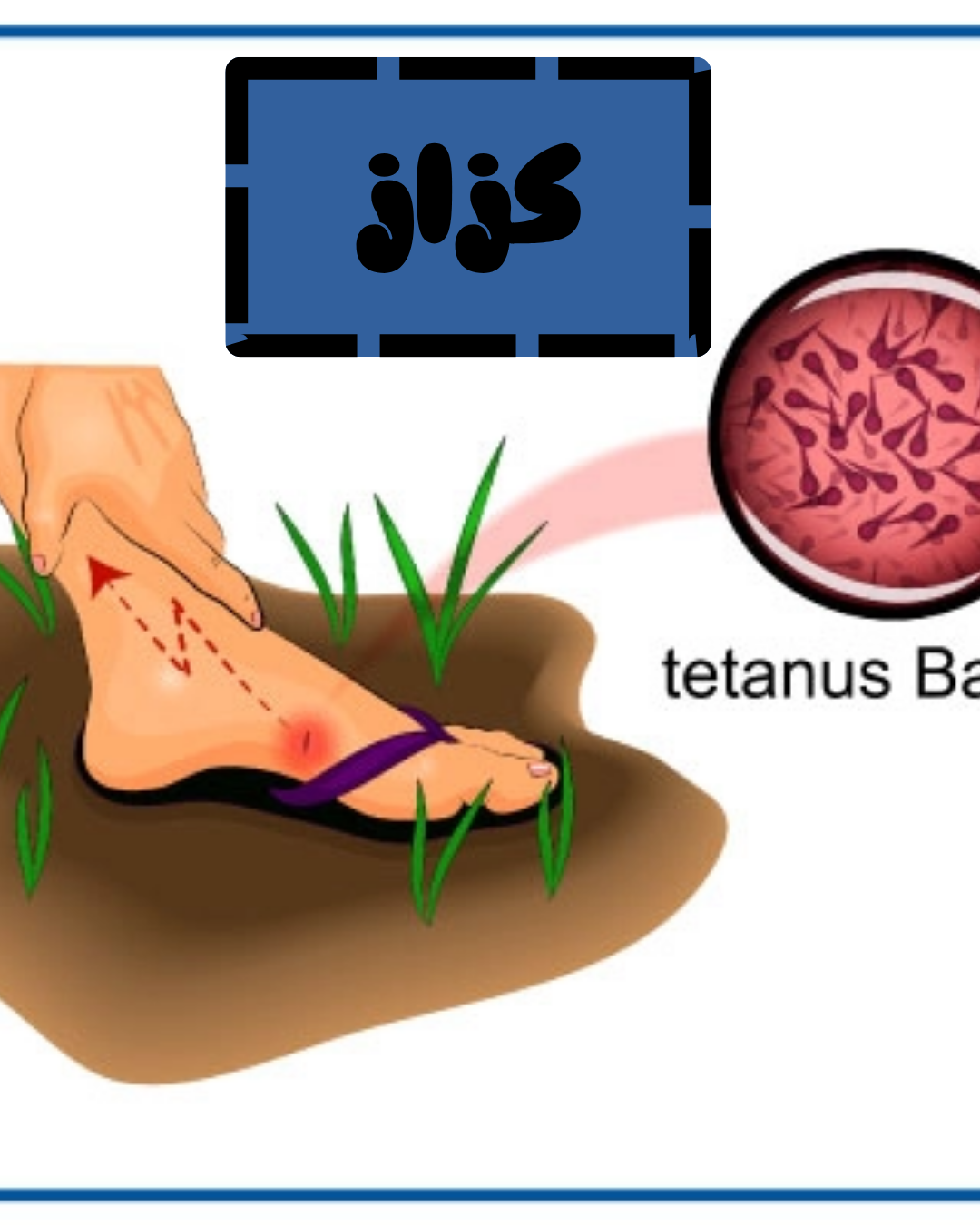
کزاز یک عفونت ناشی از اسپورهای Clostridium tetani است. در شرایط بیهوازی، از جمله شرایط موجود در بدن، این اسپورها جوانه میزنند.
باکتریها سموم بسیار قوی تولید میکنند که میتوانند از طریق جریان خون و دستگاه لنفاوی در سراسر بدن منتشر شوند. یکی از این سموم، تتانوسپاسمین (سم کزاز)، عامل بروز اثرات جدی بیماری کزاز است.
سم کزاز
سم کزاز بر روی دستگاه عصبی سمپاتیک و در چندین ناحیه از دستگاه عصبی مرکزی اثر میگذارد، از جمله:
• مغز
• صفحات انتهایی حرکتی محیطی (Peripheral motor end plates)
• نخاع
سم کزاز با اختلال در آزادسازی انتقالدهندههای عصبی و مهار پیامهای بازدارنده، موجب بروز تظاهرات بالینی شاخص کزاز میشود. این فرآیند منجر به انقباضات مداوم و اسپاسمهای عضلانی کنترلنشده میگردد.
انواع کزاز
بهطور بالینی در سه شکل دیده میشود:
• کزاز منتشر (Generalized) — شامل کزاز نوزادی نیز هست.
• کزاز موضعی (Localized)
• کزاز سفالیک (Cephalic)
هر یک با علائم و نشانههای متفاوت بروز میکنند.
عوامل خطر
در ایالات متحده، بیشتر موارد کزاز امروزی در بزرگسالانی مشاهده میشود که:
• هرگز واکسن کزاز دریافت نکردهاند.
• یا واکسن یادآور ۱۰ ساله خود را بهموقع تزریق نکردهاند.
سایر عوامل خطر عبارتند از:
• سن ۸۰ سال یا بیشتر
• ابتلا به دیابت
• نقص ایمنی
• مصرف مواد مخدر تزریقی
خطر در بلایای طبیعی
بلایایی مانند زمینلرزه، طوفان، سیل و سونامی بهطور کلی سطح محیطی کزاز را افزایش نمیدهند.
با این حال، در جریان این حوادث تعداد موارد کزاز ممکن است بیشتر شود، زیرا:
آسیبها میتوانند منجر به مواجهه با اسپورهای کزاز شوند.
ممکن است تأخیر یا کمبود خدمات و تجهیزات پزشکی رخ دهد.
دوره نهفتگی (Incubation period)
کزاز منتشر و موضعی: ۳ تا ۲۱ روز (میانگین حدود ۸ روز)
هر چه محل آسیب از دستگاه عصبی مرکزی دورتر باشد، دوره نهفتگی طولانیتر است.
دوره نهفتگی کوتاهتر معمولاً با شدت بیشتر بیماری و افزایش خطر مرگ همراه است.
کزاز نوزادی: ۴ تا ۱۴ روز پس از تولد (میانگین حدود ۷ روز)
کزاز سفالیک: کوتاه، معمولاً ۱ تا ۲ روز
نحوه انتقال
اسپورهای C. tetani در محیط زندگی میکنند و معمولاً از طریق زخم یا بریدگی وارد بدن میشوند.
کزاز نوزادی اغلب پس از عفونت بند ناف توسط C. tetani ایجاد میشود.
خطر مرگ
حتی با مراقبتهای پیشرفته امروزی، حدود ۱ نفر از هر ۱۰ بیمار مبتلا به کزاز منتشر فوت میکند.
بیشترین خطر مرگ در افراد ۷۰ ساله و بالاتر دیده میشود.
پیشگیری
پیشگیری از کزاز شامل سه راهبرد اصلی است:
• مراقبت صحیح از زخم
• واکسیناسیون علیه کزاز
• تجویز پیشگیرانه ایمنوگلوبولین کزاز (TIG)
راهنماهایی برای تعیین موارد نیاز به واکسن کزاز و TIG موجود است.
تشخیص
مراکز کنترل و پیشگیری بیماریها (CDC) هیچ آزمایش آزمایشگاهی برای تشخیص یا رد کزاز انجام نمیدهند.
آزمایشهای سرولوژی یا دیگر تستهای آزمایشگاهی برای کزاز وجود ندارد که بتواند تشخیص قطعی یا رد بیماری را انجام دهد.
کزاز یک سندرم بالینی است که تشخیص آن بر اساس تابلوی بالینی و در غیاب علل محتمل دیگر صورت میگیرد.
تظاهرات بالینی شامل:
• تریسموس (قفلشدگی فک)
• اسپاسمها
• سفتی عضلات
• دشواری در بلع یا تنفس (بهدلیل اسپاسم عضلات)
• سایر علائم سازگار با کزاز (مثل تاکیکاردی، تعریق شدید)
آزمایشهای تشخیصی در تأیید یا رد کزاز کاربردی ندارند.
کزاز منتشر (Generalized)
کزاز منتشر شایعترین شکل بیماری است و بیش از ۴ مورد از هر ۵ مورد کزاز را شامل میشود.
کزاز نوزادی یک شکل از کزاز منتشر است که در نوزادانی رخ میدهد که فاقد ایمنی غیرفعال حاصل از آنتیبادیهای مادری هستند.
کزاز موضعی (Localized)
کزاز موضعی نوعی کمتر شایع از بیماری است و ممکن است به کزاز منتشر پیشرفت کند.
این حالت معمولاً در افرادی دیده میشود که ایمنی نسبی نسبت به کزاز دارند.
کزاز سفالیک (Cephalic)
کزاز سفالیک نادرترین شکل بیماری است و معمولاً با ضایعات ناحیه سر یا صورت همراه است.
این نوع ممکن است با عفونت گوش میانی (Otitis media) نیز مرتبط باشد و احتمال پیشرفت آن به کزاز منتشر وجود دارد.
علائم و نشانههای شایع کزاز منتشر
ویژگی بارز آن انقباضات دردناک عضلانی است، از جمله:
• دشواری در بلع یا تنفس
• اسپاسمهای منتشر (اغلب ناشی از تحریکات حسی)
• سفتی عضلات
• تشنجها
• تریسموس یا قفلشدگی دردناک فک
کزاز موضعی
مشابه کزاز منتشر، ولی اسپاسمها محدود به ناحیهای نزدیک محل آسیب هستند.
کزاز سفالیک
برخلاف دو نوع دیگر، کزاز سفالیک موجب فلج شل اعصاب جمجمهای میشود، نه اسپاسم.
علائم اولیه شایع در کودکان بزرگتر و بزرگسالان:
• سفتی شکم (Abdominal rigidity) یکی از نخستین علائم شایع و هشداردهنده کزاز در کودکان بزرگتر و بزرگسالان است، هرچند ممکن است فقط به ناحیه آسیب محدود باشد.
• اسپاسمهای منتشر نیز بروز میکنند که اغلب بهوسیله محرکهای حسی تحریک میشوند.
عوارض
کزاز منتشر میتواند همراه با اختلالات عصبی و طیفی از عوارض ناشی از اسپاسمهای شدید و بستری طولانیمدت باشد.
عوارض احتمالی کزاز عبارتند از:
• پنومونی آسپیراسیون (Aspiration pneumonia)
• شکستگیها
• پرفشاری خون (Hypertension)
• لارنگواسپاسم (Laryngospasms)
• عفونتهای بیمارستانی (Nosocomial infections)
• آمبولی ریه (Pulmonary embolism)
• مرگ
توصیههای درمانی کزاز
تجویز ایمنوگلوبولین کزاز (TIG)
دسترسی به TIG
ایمنوگلوبولین کزاز در ایالات متحده بهصورت تجاری در دسترس است. مراکز کنترل و پیشگیری بیماریها (CDC) این فرآورده را ذخیره یا توزیع نمیکنند.
دوز
کارشناسان پزشکی توصیه میکنند که برای درمان کزاز، یک دوز منفرد ۵۰۰ واحد بینالمللی (IU) TIG تجویز شود. هرچند دوز درمانی بهینه بهطور قطعی مشخص نیست، این مقدار به اندازه دوزهای بالاتر (۳۰۰۰ تا ۶۰۰۰ IU) مؤثر بهنظر میرسد و ناراحتی کمتری ایجاد میکند.
TIG سم کزاز آزاد را از بدن حذف میکند، اما بر سمی که پیشتر به پایانههای عصبی متصل شده باشد، اثری ندارد.
روش تجویز
TIG باید بهصورت تزریق عضلانی (IM) تجویز شود. فرآوردههای TIG موجود در ایالات متحده برای استفاده داخل نخاعی (Intrathecal) یا داخل وریدی (IV) مجوز یا فرمولاسیون ندارند.
برخی متخصصان پیشنهاد میکنند بخشی از دوز دارو بهطور موضعی در اطراف زخم تزریق شود، هرچند اثربخشی این روش ثابت نشده است.
درمان جایگزین
اگر TIG در دسترس نباشد، میتوان از ایمنوگلوبولین وریدی (IGIV) با دوز ۲۰۰ تا ۴۰۰ میلیگرم بهازای هر کیلوگرم استفاده کرد. با این حال، سازمان غذا و داروی آمریکا (FDA) این کاربرد را برای IGIV تأیید نکرده و میزان آنتیبادی ضدکزاز در هر سری تولید متفاوت است.
کنترل اسپاسمهای عضلانی
برای کنترل اسپاسمهای عضلانی، از داروهای آرامبخش و شلکننده عضلانی بر اساس نیاز بالینی استفاده شود. در موارد بیثباتی دستگاه عصبی خودمختار (Autonomic instability)، ممکن است داروهای کنترلکننده این وضعیت نیز ضروری باشند.
حفظ راه هوایی
بهدلیل احتمال انسداد راه هوایی ناشی از اسپاسمهای عضلانی، باید بیمار از نظر باز بودن راه هوایی بهطور مداوم پایش شود. بر اساس شدت بیماری، انتوباسیون داخل نای یا تراکئوستومی همراه با تهویه مکانیکی میتواند نجاتبخش باشد.
• مدیریت زخم و درمان عفونتها
• شستشو و پاکسازی کامل همه زخمها
• برداشت یا دبریدمان بافت نکروزه
• خارج کردن هرگونه جسم خارجی
• پایش زخمها از نظر علائم عفونت
• درمان سریع زخمهای عفونی
تجویز آنتیبیوتیک
درمان آنتیبیوتیکی مناسب برای کاهش تعداد باکتریهای کزاز توصیه میشود.